Автор: Л.В.Курашвили
ГБОУ ДПО «Пензенский институт усовершенствования врачей Министерства здравоохранения России»
Щитовидная железа. Комплексная лабораторная диагностика
Заболевания ЩЖ сегодня
Заболевания ЩЖ в 70% случаев являются причиной обращений к эндокринологу. В последние годы отмечается неуклонный рост тириопатий (20%) даже вне зоны зобной эндемии. В ряде стран (США) рекомендуется каждые пять лет определять уровень ТТГ, начиная с возраста 35 лет.
По данным ВОЗ патологией ЩЖ страдает более 200 млн. человек. Только за последние 5 лет абсолютный прирост числа вновь выявленных заболеваний в экономически развитых странах составил 51,8% среди женщин и 16,7% среди мужчин. Повсеместно увеличивается число больных не только доброкачественными узловыми образованиями или нарушениями функции ЩЖ, но и злокачественными опухолями.
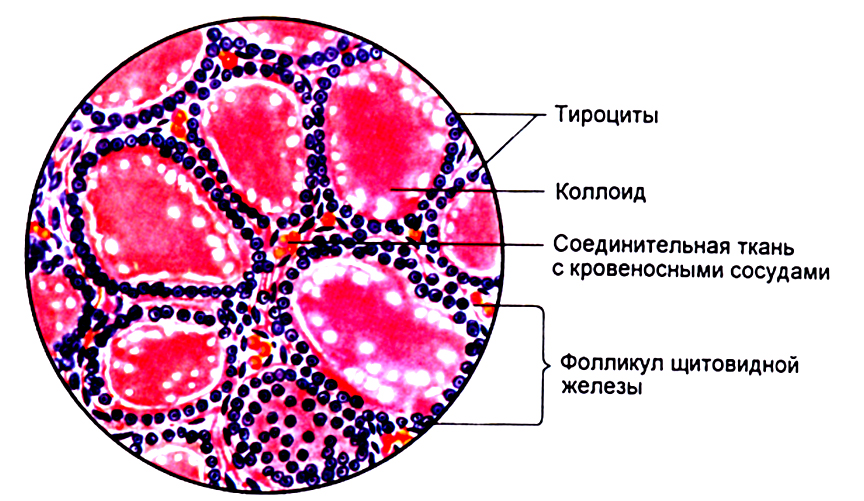
Основными компонентами фолликул являются йод и аминокислота тирозин.
Йод – эссенциальный микроэлемент, входящий в состав гормонов щитовидной железы (тироксина, Т3).
Йод (J) попадает в щитовидную железу с кровью и за счет йодирования аминокислоты тирозина образуется белок тиреоглобулин, который синтезируется в фолликулах ЩЖ тироцитами, под контролем ТТГ аденогипофиза.
Ежедневно в фолликулах щитовидной железы белок тиреоглобулин секретирует: Т4 — 90-110 мкг и Т3 — 5-10 мкг.
Роль тиреоглобулина в организме
Тиреоглобулин (ТГ) – самый массово представленный в щитовидной железе белок. Это крупный йодированный гликопротеин, состоящий из 2-х одинаковых субъединиц, с общей молекулярной массой 660 кДа. На его поверхности происходит синтез тиреоидных гормонов.
ТГ – основной белок коллоида фолликулов ЩЖ, предшественник тироксина (Т4) и трииодтиронина (Т3). Его концентрация во внутрифолликулярном пространстве может достигать 200 – 300 г/л (альбумин в сыворотке ~40 г/л).
У 75 % здоровых людей примерно десятая часть ТГ, нарабатываемого ЩЖ, поступает в циркуляцию.
Основная функция ТГ – полипептидная основа для синтеза тироксина и трийодтиронина и их запасания. ТГ является матрицей, которая путём некоторых последовательных модификаций превращается в готовые молекулы гормонов.
Изменение уровня тиреоглобулина
Любой вид анализа имеет 3 уровня: повышенный, нормальный и пониженный. Повышенный и пониженный уровень любого вида анализа показывает на изменения в организме. О чем говорит повышение и понижение уровня тиреоглобулина:
1. Повышение уровня тиреоглобулина происходит при:
- диффузном токсическом зобе;
- подостром и аутоиммунном тиреоидите;
- многоузловом токсическом и нетоксическом зобе;
- раке ЩЖ и метастазах.
2. Понижение тиреоглобулина:
- у детей с врожденным гипотиреозом
Тиреоидные гормоны
К тиреоидным гормонам относятся Т4 и Т3. В норме ЩЖ секретирует в сутки:
- 110 нмоль «прогормона» Т4 — основного гормона,
- 10 нмоль биологически активного Т3.
Физиологическая активность Т3 в 5 — 10 раз выше, чем физиологическая активность Т4.
В ряде случаев уровни концентраций Т4 и Т3 не отражают функционального состояния ЩЖ, что может быть связано с белками плазмы крови.
Носители тиреоидных гормонов
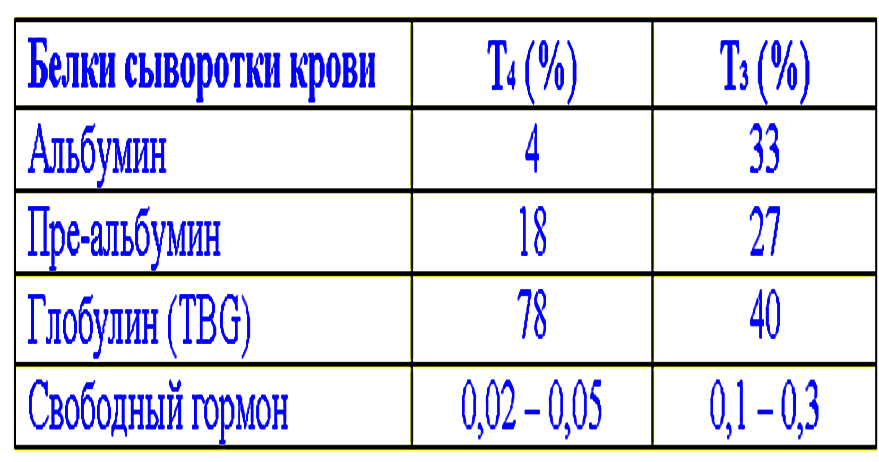
Более 99% циркулирующих T4 и T3 связаны с белками-носителями плазмы синтезируемыми в печени. На белки-носители могут оказывать влияние физиологические изменения и лекарственные средства.
Тироксинсвязывающий глобулин (ТСГ) связывает и транспортирует 75% Т4 и 85% Т3. Т4 связывается более прочно.
Транстиретин (TTР), который также еще называют тироксинсвязывающим преальбумином (TСПA), связывает 15% Т4 и менее 5% Т3.
Альбумин связывает около 7%.
Липопротеиды высокой плотности (ЛВП), связывают примерно 3%.
В свободном виде в крови циркулируют 0,03% Т4 и 0,3% Т3. Только свободная фракция гормонов обусловливает присущие им физиологические эффекты.
Вся метаболическая и биологическая активность тиреоидных гормонов обусловлена свободными фракциями тироксина (FТ4 – 0,03 – 0,04%) и трийодтиронина (FТ3 – 0,3 – 0,4%), однако гормональный эффект принадлежит, главным образом, трийодтиронину. Необходимо отметить, что около 80% содержащегося в крови Т3 образуется из тироксина в печени, почках и других органах в результате дейодирования.
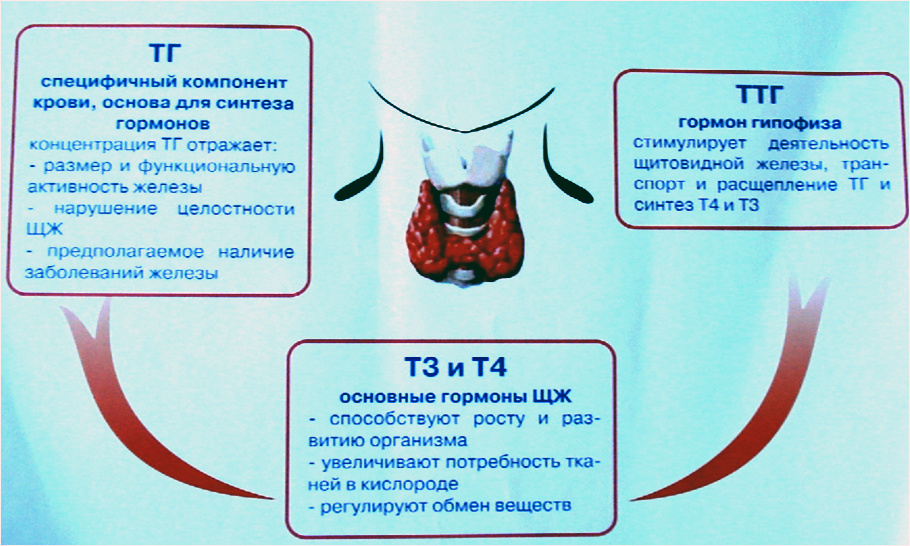
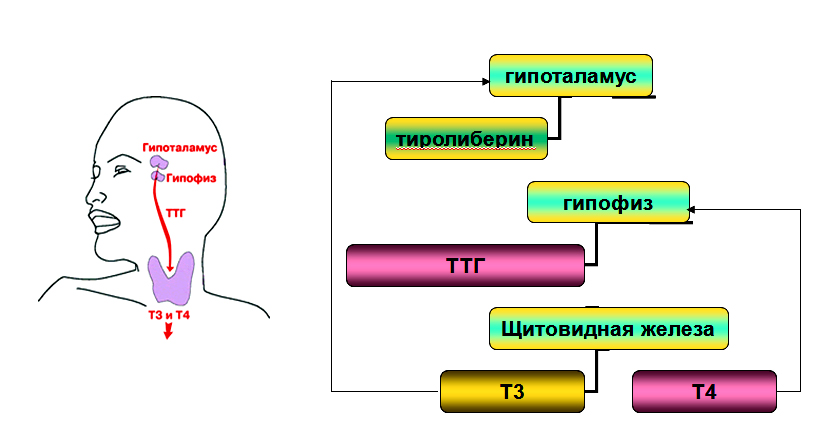
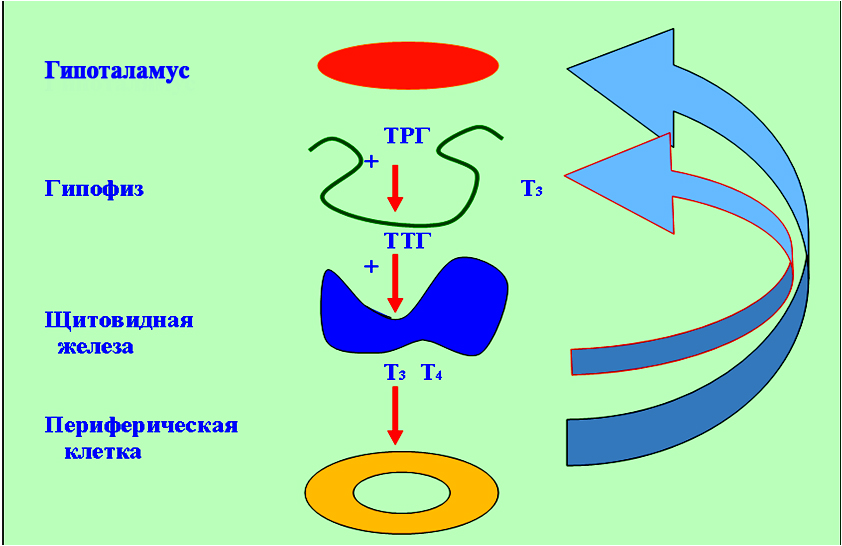
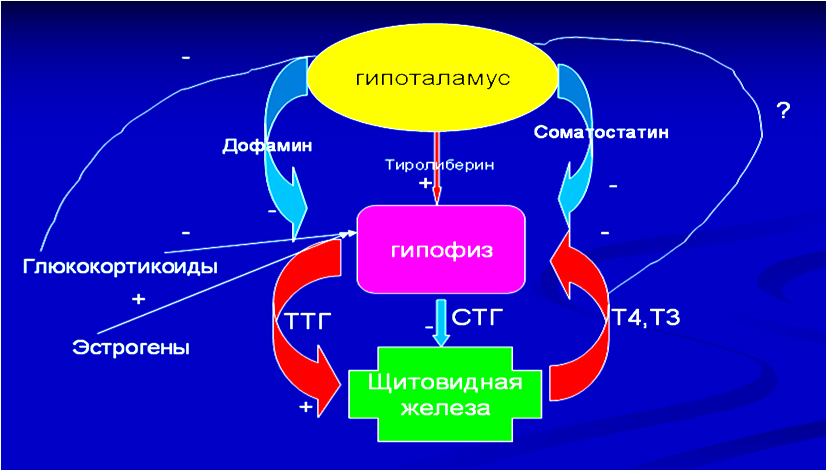
Образование гормонов щитовидной железы находится под контролем ТТГ – тиреотропного гормона. Уровень ТТГ находится под влиянием тиролиберина (ТРГ) гипоталамуса. Под влиянием ТТГ на поверхности тиреоглобулина происходит синтез Т4 и Т3. Здесь работает механизм обратной связи – при повышении Т4 и Т3 чувствительность гипофиза к ТРГ снижается, выделяется меньше ТТГ, а, следовательно, уровень Т3 и Т4 больше не увеличивается.
К гормонам щитовидной железы относятся:
- ТТГ
- сТ4
- Т4 общий
- сТ3
- Т3 общий
- Анти-ТПО
- Тиреоглобулин
- Анти-ТГ
ТРИЙОДТИРОНИН (Т3)
Щитовидная железа секретирует лишь 20% трийодтиронина (Т3), а остальные 80% образуются в результате монодейодирования наружного кольца Т4 в периферических тканях.
В процессе выработки Т3 принимают участие два типа селенсодержащих ферментов монодейодиназы :
- 1-й тип — в печени, мышцах и почках;
- 2-й тип – в аденогипофизе, мозге, в самой щитовидной железе и бурой жировой ткани.
Тироксин (Т4)
 Существует несколько обозначений тироксина при сдаче анализа: сТ4 и Т4. сТ4 (свободный тироксин) — это биологически активная фракция гормона. Т4 — общий уровень тироксина.
Существует несколько обозначений тироксина при сдаче анализа: сТ4 и Т4. сТ4 (свободный тироксин) — это биологически активная фракция гормона. Т4 — общий уровень тироксина.
Концентрация Т4 даёт более чёткое представление о секретирующей функции щитовидной железы, чем концентрация Т3.
Действие Т4 на организм:
- Т4 повышает использование кислорода и выработку организмом энергии, стимулирует синтез белка, увеличивает метаболизм углеводов и жиров.
- Т4 возбуждает нервную систему, повышает чувствительность тканей к катехоламинам.
Биологическое время полувыведения гормона из крови составляет 15 дней. Период же полувыведения Т4 из организма составляет 6-7 дней.
Факторы, влияющие на результат определения уровня общего Т4
- Уровень белков-переносчиков тиреоидных гормонов
- Лекарственные средства, влияющие на связывание с белками-переносчиками (салицилаты, фенитоин)
- Циркулирующие в крови Анти -ТПО и Анти -ТГ к Т4
- Системные заболевания, инфекции (ВИЧ, гепатиты)
- Беременность
- Прием наркотических средств
Свободный Т 4 (сТ4)
сТ4 является биологически активной формой и определяет тиреоидное состояние организма (гипо-, гипер- или эутиреоз). На долю сТ4 приходится около 0,03%, а на долю сТ3 0,3% от общего количества гормонов.
Свободные сТ4 и сТ3, т.е. не связанные с белками фракции, обеспечивают весь спектр их метаболической и биологической активности, включая механизм «обратной связи» гипофиз-щитовидная железа. При этом содержание свободных фракций тиреоидных гормонов не зависит от концентрации связывающих их белков.
Для определения сТ4 и сТ3 используют оценки гормонального статуса в качестве наиболее адекватного и прямого метода.
Изменение концентрации сТ4 отличается от изменения концентрации Т4 при одних и тех же заболеваниях:
- На начальной стадии гипотиреоза концентрация сТ4 понижается раньше, чем концентрация общего Т4.
- Повышение концентрации сТ4 регистрируется у больных, получающих заместительную терапию L-тироксином.
сТ4 важен при беременности; для женщин, принимающих контрацептивы; для лиц с наследственным повышенным или пониженным содержанием белков плазмы.
Повышенные концентрации сТ4 может быть следствием приёма лекарственных препаратов (амиадорона, гепарина, ацетилсалициловой кислоты и т.д.), а также голодания или тяжёлых соматических заболеваний.
Трийодтиронин (Т3)
 Содержание Т3 у здоровых людей ниже, чем Т4, в 50-60 раз.
Содержание Т3 у здоровых людей ниже, чем Т4, в 50-60 раз.
Тиреоидный статус зависит от процесса дейодирования Т4, которое приводит к образованию более активного Т3. При дейодировании Т4 происходит образование Т3 и реверсивного rТ3, не имеющего йода и не обладающего гормональной активностью.
Процесс образования rТ3 рассматривают как путь изъятия избыточного количества Т4 из обмена веществ.
Во время тяжелых общих заболеваний уровень Т3 может снижаться, а уровень rТ3 быстро возрастает
В крови Т3 циркулирует в виде комплекса с глобулином. Т3 связан с белком гораздо слабее, чем Т4, что объясняет высокую скорость оборота Т3 в организме (период распада равен 1-2 дням) и низкую концентрацию этого гормона в крови, несмотря на его непрерывное поступление в кровоток из щитовидной железы, печени и почек.
Свободный Т3 (сТ3)
сТ3 обеспечивает весь спектр метаболической активности щитовидной железы, хотя концентрация его в 3 — 4 раза ниже, чем концентрация сТ4.
При дефиците йода наблюдается компенсаторное повышение уровней Т3 и сТ3. При гипотиреозе их концентрации могут длительное время находиться в пределах нижней границы нормы, так как повышенное периферическое дейодирование Т4 в Т3 компенсирует недостаток Т3.
Действие Т3
Действие Т3 аналогично физиологическому эффекту Т4. Главной мишенью является генетический аппарат клетки, т.к. этот гормон отличается большим сродством к ядерным участкам связывания.
Рецепторные участки в ядре для Т4 и Т3 идентичны, и эти гормоны конкурируют за них, однако сродство клеточных ядерных рецепторов к Т3 в 10 раз выше, чем к Т4. Т3 связывается преимущественно с хроматином ядра.
Дефицит йода
В местности с дефицитом йода гипертиреоз протекает с преимущественным выбросом Т3 и сТ3 (изолированный Т3 – тиреотоксикоз), что клинически проявляется приступами тахикардии или мерцательной аритмии при нормальном содержании Т4 в крови. У пожилых людей концентрации Т3 на 10 – 50% ниже, чем у молодых.
Во время беременности концентрация Т3 может возрастать в 1,5 раза, затем нормализуется в течении недели в послеродовом периоде.
Особенности гормонов щитовидной железы при беременности
В 1-ом триместре беременности повышение Т3 и Т4 обусловлено значительным ростом концентрации плацентарного ХГЧ между 8 и 14 неделями. ХГЧ имеет одинаковую химическую структуру с гормоном ТТГ. Это является причиной увеличения сТ4 и подавлению активности ТТГ гипофиза и лежит в основе развития токсикоза во время беременности.
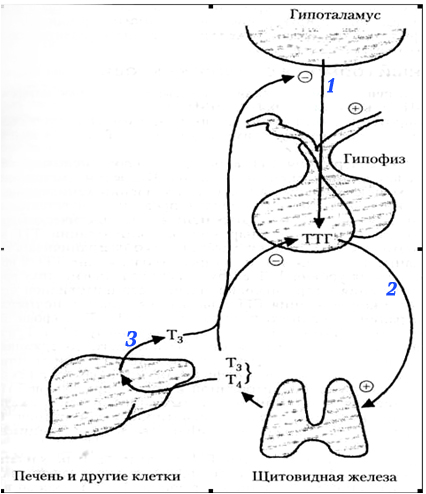
Регуляция секреции гормонов щитовидной железы: 1) тиреоид-релизинг-гормон гипоталамуса; 2) тиреотропный гормон передней доли гипофиза; 3) уровень гормона сТ3 в крови.
Функции тиреоидных гормонов:
- увеличивают клеточный метаболизм, обеспечивают нормальный рост, физическое и психическое развитие, дифференцировку скелета и ЦНС организма;
- контролируют образование тепла, поглощение кислорода, функцию дыхательного центра, образование эритропоэтина;
- обеспечивают функцию репродуктивной системы.
Механизм действия тиреоидных гормонов
Тиреоидные гормоны действуют на многие гены-мишени периферических клеток через ядерные рецепторы, регулирующие транскрипцию.
Т3 контролирует продукцию ТТГ и гипоталамического тиреотропин-релизинг-гормона (ТРГ) по механизму отрицательной обратной связи. Гипоталамический тиреотропин-релизинг-гормон (ТРГ) повышает продукцию и секрецию гипофизарного ТТГ.
Рецепторы тиреоидных гормонов
Только свободные формы тиреоидных гормонов могут связываться с рецепторами клетки, проникать через клеточную мембрану и давать биологический эффект. Тканевые рецепторы тиреоидных гормонов обладают большим сродством к Т3, чем к Т4.
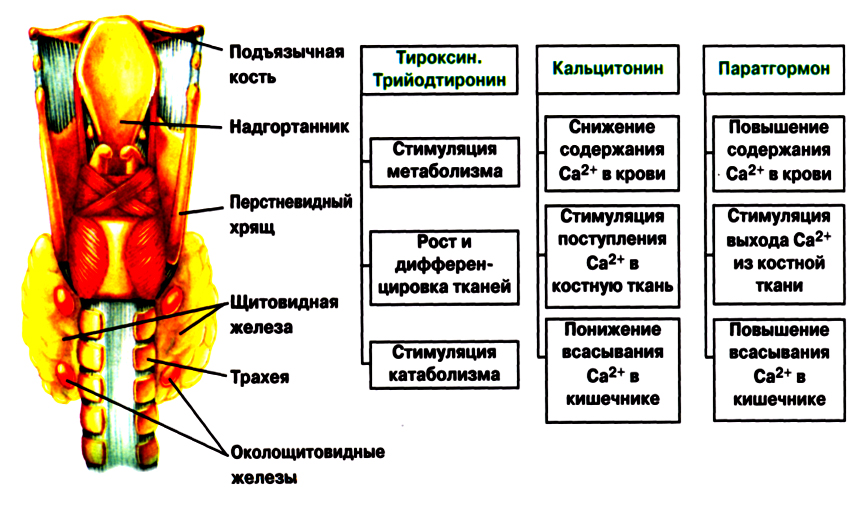
КАЛЬЦИТОНИН
 Кальцитонин (Тиреокальцитонин) — гормон щитовидной железы, не содержит йода.
Кальцитонин (Тиреокальцитонин) — гормон щитовидной железы, не содержит йода.
Кальцитонин понижает содержание кальция в крови. Действует на костную систему (активирует остеобласты и процессы минирализации), в почках и кишечнике угнетает реабсорбцию кальция и стимулирует обратное всасывание фосфатов. Реализация этих эффектов приводит к гипокальциемии и увеличению фосфора.
Секрецию кальцитонина регулирует уровень Са 2 в крови.
Тиреотропный гормон (ТТГ)
ТТГ – гормон аденогипофиза, стимулирующий захват йода щитовидной железой из плазмы крови.
Основной функцией ТТГ является регуляция синтеза и секреции тиреоидных гормонов. ТТГ повышает активность «йодного насоса» на мембране фолликулярных клеток и усиливает синтез белка тиреоглобулина.
ТТГ и гормоны щитовидной железы
Уровень гормона ТТГ — величина постоянная, не зависит от возраста и находится под жестким тормозным контролем со стороны уровня трийодтиронина (Т3) и тироксина (Т4) в крови.
Синтез ТТГ осуществляется под действием гипоталамического тиреотропин-релизинг- гормона. Тиреотропин-релизинг-гормон стимулирует секрецию ТТГ и пролактина (лютеонизирующего гормона ) передней доли гипофиза.
Диагностическая значимость определения уровня ТТГ
ТТГ является стратегическим маркером при оценке функционального состояния щитовидной железы. Определение уровня ТТГ позволяет сразу выявить гипо-, гипер- или эутиреоз.
При первичном гипотиреозе уровень ТТГ в крови повышается. При субклиническом гипотиреозе количество ТТГ повышается, а уровень в крови Т4 и сТ4 колеблется в нормальных пределах.
Низкий уровень ТТГ при сниженной концентрации Т4 может свидетельствовать о недостаточности гипофиза или гипоталамуса (вторичный гипотиреоз). Низкий уровень ТТГ при высоком содержании сТ3 говорит о гипертиреоидном состоянии.
Фармакологические препараты, влияющие на результаты определения ТТГ и тиреоидных гормонов
Йодсодержащие препараты, влияющие на функциональное состояние щитовидной железы: энтеросептол, антиаритмический препарат амидаорон (кордарон), рентгеноконтрастные вещества, препараты лития, салицилаты, сульфаниламиды, β-блокаторы, глюкокортикоиды, фуросимид, фенитоин (противоэпилептический). Их действие направлено на ингибирование процессов превращения Т4 в Т3.
Система «гипоталамус – гипофиз- щитовидная железа»
Снижение уровня тиреоидных гормонов приводит к повышению концентрации ТТГ и увеличению секреции Т3 и Т4 и, наоборот, при избыточном количестве тиреоидных гормонов происходит подавление секреции ТТГ (принцип обратной связи).
Этиологическая классификация заболеваний щитовидной железы (Фадеев В.В., Мельченко Г.А., 2003)
- Аутоиммунные тиреопатии
- Болезнь Грейвса
- Аутоиммунный тиреоидит
- Коллоидный в разной степени пролиферирующий зоб
- Диффузный зоб
- Узловой и многоузловой зоб
- Инфекционные тиреопатии
- Опухоли
- Врожденные (наследственные) тиреопатии
- Заболевания щитовидной железы при патологии других органов и систем
Классификация заболеваний щитовидной железы по функциональному состоянию:
- Эутиреоз — функция щитовидной железы не нарушена.
- Гипотиреоз — функция щитовидной железы снижена.
- Гипертиреоз — функция щитовидной железы повышена.
Распространенность заболеваний щитовидной железы в популяции
Среди 100 взрослых, проживающих в России:
- у 30 — увеличение щитовидной железы;
- у 10 — узловой и многоузловой зоб;
- у 2 — тиреотоксикоз;
- у 4 — гипотиреоз;
- у 8 — циркулирующие антитела к щитовидной железе.
Наиболее часто встречающиеся заболевания щитовидной железы:
- Связанные с наличием йодной недостаточности.
- Аутоиммунная патология ЩЖ.
- Тиреоидные опухоли.
Заболевания щитовидной железы
- Врожденные аномалии;
- Эндемический зоб;
- Спорадический зоб;
- Диффузно-токсический зоб;
- Гипотиреоз;
- Воспалительные заболевания щитовидной железы;
- Злокачественные опухоли.
НАРУШЕНИЕ ФУНКЦИИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Проф. Э.П. Касаткина заострила проблему существования «зобной эндемии» на фоне нормального потребления населением йода и нормальной йодурии. Отсутствие эффекта йодной профилактики за счет нарушения потребления йода щитовидной железой на уровне мембранного натрий-йодидного импортера.
Пример. Чернобыльские события: где выявлена патология ЩЖ в виде гипо- и гипертиреза у детей различных возрастов.
Причины нарушения потребления йода щитовидной железой:
- Нарушения потребления йода щитовидной железой на уровне мембранного натрий-йодидного импортера лежит в основе аутоиммунных заболеваний щитовидной железы — хронический лимфоцитарный тиреоидит (тиреоидит Хашимото) и диффузный токсический зоб (болезнь Грейфса-Базедова). Заболевания связаны с системой HLA.
- Нарушения синтеза белка и транспорта тиреоидных гормонов.
ГИПОТИРЕОЗ
Гипотиреоз – клинический синдром, обусловленный дефицитом тиреоидных гормонов в организме или снижением их биологической активности в тканях.
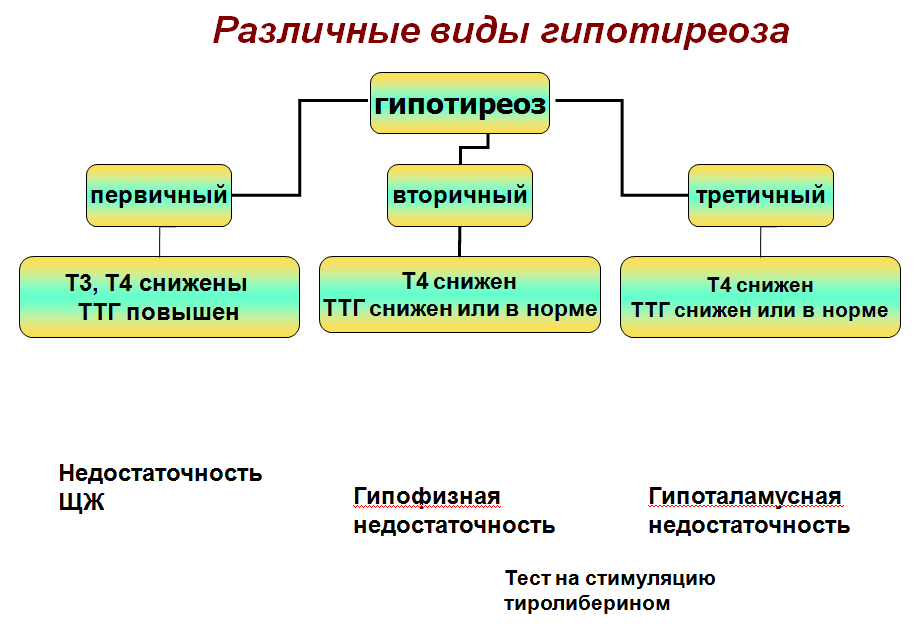
Типы гипотиреоза: первичный (тиреоидный), вторичный (гипофизарный), третичный (гипоталамический), тканевой (транспортный, периферический)
Причина первичного гипотириоза является аутоиммунный тиреоидит.
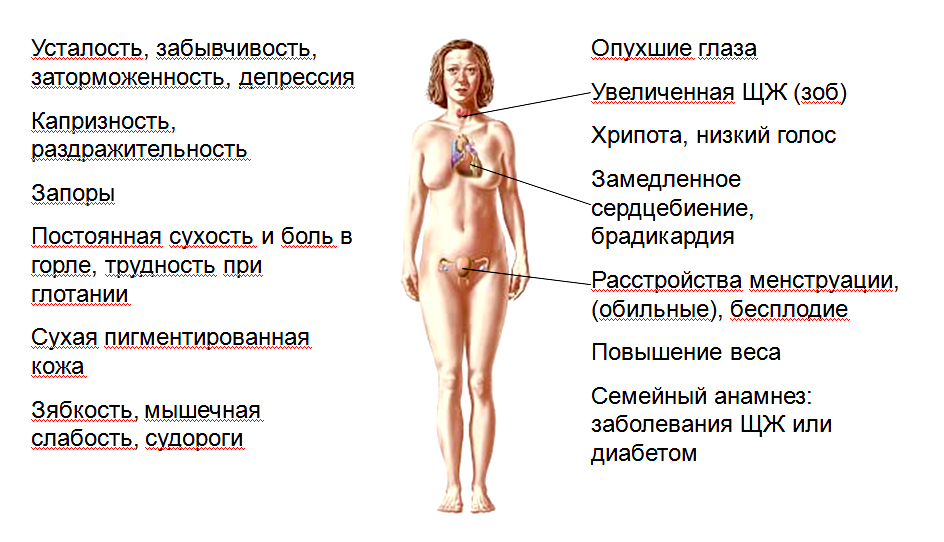
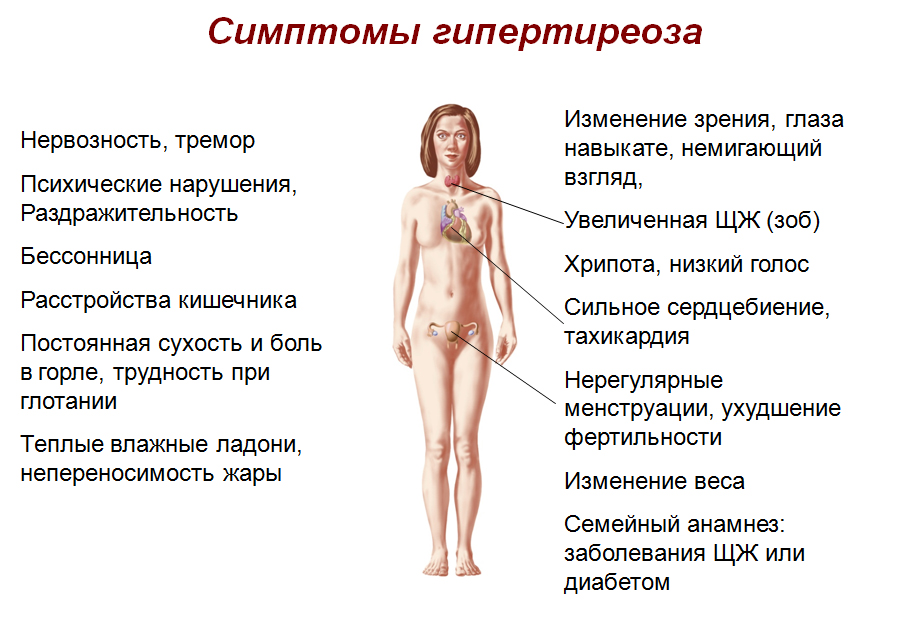
Гипотиреоз наблюдается преимущественно у женщин в возрасте от 40 до 60 лет. Несмотря на то, что эта патология является одним из самых распространённых и общеизвестных эндокринных заболеваний, диагностика его остаётся весьма затруднительной. Прежде всего это обусловлено медленным развитием заболевания, начальные проявления которого достаточно полиморфны (многообразны) и неспецифичны. Больные нередко долгое время не замечают возникающих у них нарушений и не обращаются к врачу, однако при целенаправленном расспросе предъявляют массу жалоб. Пациентов беспокоит вялость, медлительность, быстрая утомляемость и снижение работоспособности, сонливость в дневное время, ухудшение памяти, сухость кожи, отёчность лица и конечностей, ломкость и исчерченность ногтей, выпадение волос, увеличение веса, обильные или скудные менструации, запоры, низкий голос, снижение слуха.
При выраженном гипотиреозе вид больных достаточно типичен: замедленные движения, взгляд безучастен, лицо одутловатое, амимичное, с выраженным отёком вокруг глаз, губы синюшные. Отёчные и укрупнённые черты лица. Больные тепло одеваются в любую погоду из-за постоянного чувства холода. Замедление периферического кровотока, нередко сопутствующая анемия (малокровие) и специфический отёк делают кожу бледной, иногда с желтоватым оттенком, тугоподвижной, холодной на ощупь. Возникает слизистый отёк подкожной клетчатки, особенно выраженный на лице и голени. Отёк носит своеобразный характер: при надавливании ямки не остаётся, кожа не собирается в складки. Отёчность голосовых связок и языка приводит к замедленной, нечёткой речи, тембр голоса снижается и грубеет. Язык увеличен в объёме, на его боковых поверхностях видны следы – вмятины от зубов. Из-за отёка среднего уха нередко снижается слух. Отмечается сухость и ломкость волос, их поредение на голове, в подмышечных впадинах, на лобке и выпадение в наружной трети бровей.
У подавляющего большинства больных уже на ранних стадиях заболевания появляются те или иные признаки нарушения сердечно-сосудистой деятельности. Больных беспокоит одышка, усиливающаяся даже при незначительном физическом напряжении, неприятные ощущения и боль различного характера в области сердца и за грудиной.
Могут наблюдаться отклонения со стороны дыхательной системы: гиповентиляция, гипоксия и отёк слизистой дыхательных путей. Больные склонны к бронхиту, пневмонии. Заболевания отличаются вялым затяжным течением, иногда без температурной реакции.
Имеется ряд желудочно-кишечных расстройств: снижение аппетита, тошнота, метеоризм, запоры.
Неонатальный гипотиреоз генетический, необратимый:
- аплазия щитовидной железы
- дисплазия щитовидной железы
- гормональный дисгенез
- периферическая гормональная резистентность
- недостаток ТТГ вторичного происхождения при внутриутробном развитии, например, из-за недостатка йода.
Врожденный гипотиреоз у детей
Врожденный гипотиреоз у детей связан с гипоплазией, аплазией вилочковой железы; клиника связана с умственной недостаточностью, проявляется только в процессе развития ребенка и служит причиной его инвалидности.
Наследственные нарушения биосинтеза тиреоидных гормонов, как причина врожденного гипотиреоза, крайне редки. В эндемичных по дефициту йода регионах врожденный гипотиреоз обусловлен йодной недостаточностью у беременной.
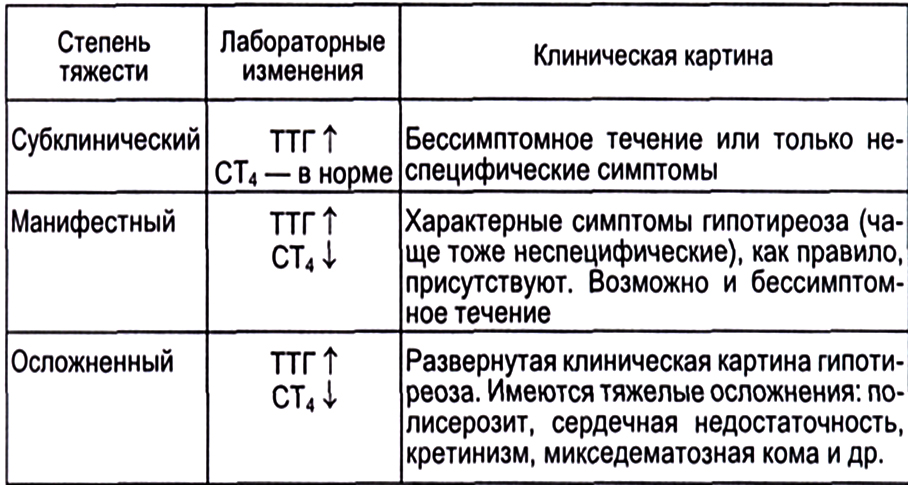
Субклинический гипотиреоз
Субклинический гипотиреоз — это синдром, обусловленный стойким пограничным снижением уровня тиреоидных гормонов в организме, при котором определяется нормальный уровень Т4 в сочетании с умеренно повышенным уровнем ТТГ.
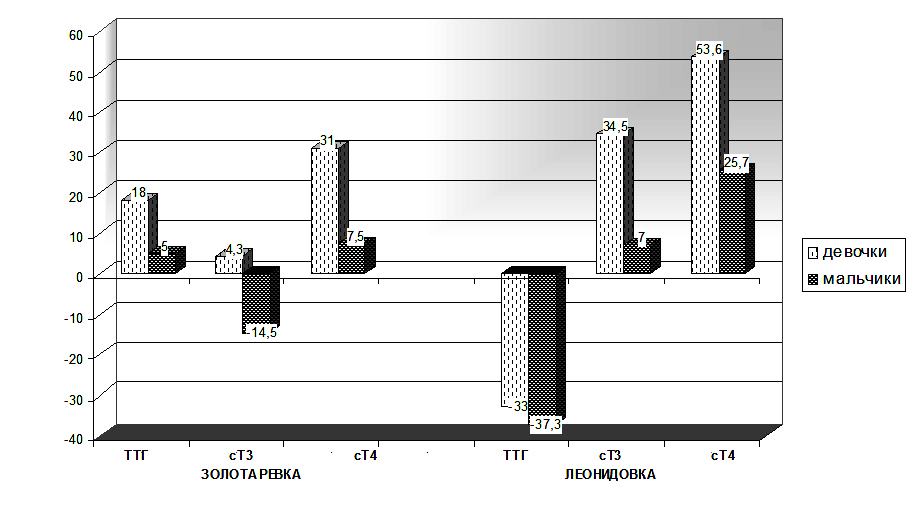
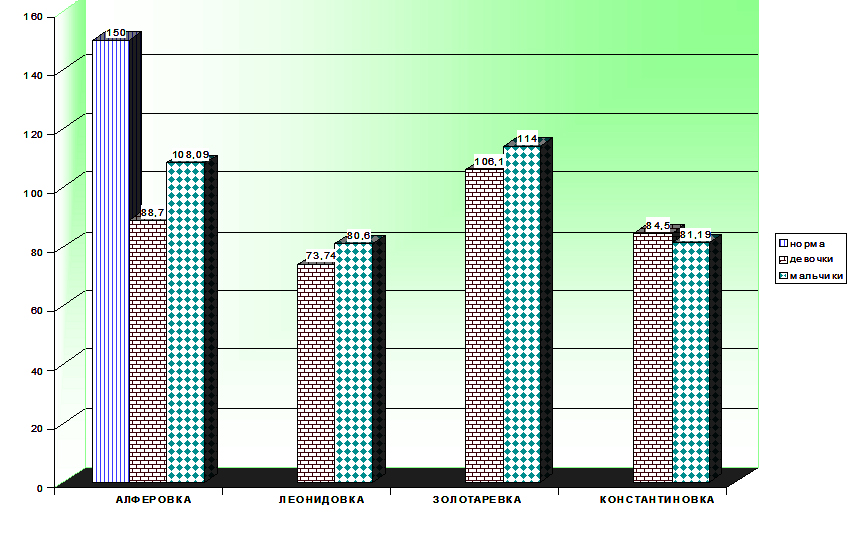
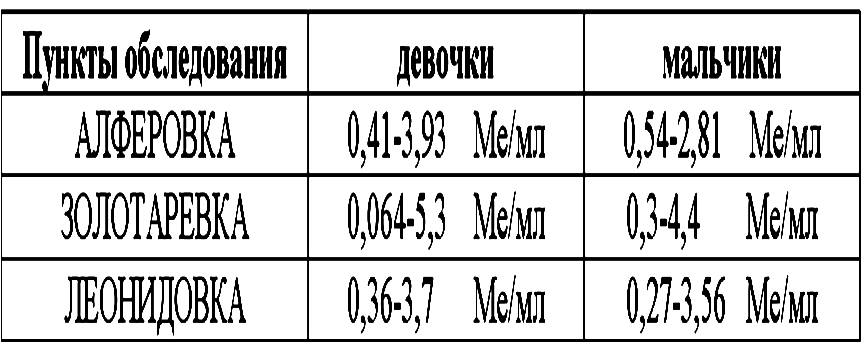
Сравнительная оценка состояния щитовидной железы у подростков Пензенского района (в % к центру района)
Верхние пределы ТТГ у детей от 8 до16 лет
- S. Soldin (1995)- 6,0 мМЕ/л.;
- D. Zurakowski (1999) — 4,4 мМЕ/л (девочки)—4,9 мМЕ/л (мальчики);
- J. Hollowell (2002)— 3,6 мМЕ/л (девочки);4,6 мМЕ/л (мальчики);
- Z. Baloch и К. Becker (2003)- 5,0мМЕ/л;
- М. Chan (2007)— 5,27 мМЕ/л.
Гипотиреоз – заболевание, вызванное снижением или полным выпадением функции щитовидной железы. Вследствие этого возникает дефицит тиреоидных гормонов в органах и тканях.
Впервые заболевание описал В. Галл в 1873 году, а пятью годами позже В. Орл для обозначения этого состояния предложил термин «микседема», буквально означающий «слизистый отёк кожи и подкожной клетчатки». В клинической практике диагноз микседемы используется для характеристики наиболее тяжёлых форм гипотиреоза с выраженным отёчным синдромом.
Различают первичный и вторичный гипотиреоз. Первичный гипотиреоз у 90 – 95% больных обусловлен патологическими процессами в самой щитовидной железе, ведущими к снижению её функции. Вторичный вызывается нарушениями регулирующего влияния тиреотропного гормона гипофиза (ТТГ) или тиреотропин-рилизинг фактора (ТРГ) вследствие деструктивных изменений в гипофизе или повреждения определённых структур гипоталамуса. Гипотиреоз может быть врождённым или приобретённым.
Причинами первичного гипотиреоза могут быть различные патологические процессы: врождённые дефекты (недоразвитие или отсутствие щитовидной железы или дефект биосинтеза тиреоидных гормонов, воспалительные или нагноительные процессы в железе (тиреоидиты различной этиологии), оперативные вмешательства на щитовидной железе (тиреоидэктомия), облучение железы рентгеновскими лучами и лечение радиоактивным йодом, недостаток йода в эндемичной по зобу местности; плохо контролируемое лечение тиреостатическими средствами (мерказолил, тиамазол, литий), но наиболее распространённая причина первичного гипотиреоза – аутоиммунные заболевания щитовидной железы (хронический аутоиммунный тиреоид).
Вторичный гипотиреоз развивается при воспалительных, деструктивных или травматических поражениях гипофиза и (или) гипоталамуса (опухоль, кровоизлияние, некроз, хирургическая или лучевая гипофизэктомия).
Понижение функции щитовидной железы является обязательным компонентом патогенеза гипотиреоза. Именно низкий уровень тиреоидных гормонов в крови (за исключением казуистических случаев резистентности к тиреоидным гормонам) ведёт к угнетению всех видов обмена, снижению скорости утилизации кислорода тканями и подавлению активности различных ферментных систем. Дефект тиреоидных гормонов ведёт к замедлению синтеза и распада белков и липидов. При гипотиреозе нарушается всасывание глюкозы в желудочно-кишечном тракте, развиваются гиперинсулинизм и повышается толерантность к углеводам, угнетаются процессы в мозговой ткани, ослабляются условные и безусловные рефлексы, ограничивается физиологическая активность других эндокринных желёз.
Постнатальный гипотиреоз первичный с зобом или без зоба бывает нескольких видов:
- воспалительный
- постоперационный
- вызванный облучением
- вызванный острым дефицитом йода
- возникший по другим причинам
Вторичный постнатальный гипотиреоз образуется, например, из-за периферической резистентности гипоталамо-гипофизарного происхождения и др.
Манифестный гипотиреоз
Манифестный гипотиреоз сопровождается повышением уровня ТТГ и сниженным уровнем Т4.
У женщин гипотиреоз встречается в 2—2,5 раза чаще, чем у мужчин. У женщин старше 60 лет распространенность составляет 10%, а в возрасте старше 75 лет — 17,4%.
Холестерин и тироксин
При гипотиреозе гиперхолестеринемия образуется за счет снижения плотности рецепторов к ЛПНП на фибробластах, в печени и других тканях.
Функции тиреоидных гормонов:
- Повышают чувствительность тканей к катехоламинам.
- Необходимы для проявления ряда эффектов СТГ.
- Усиливают процессы эритропоэза в костном мозге.
- Понижают гидрофильность тканей и канальцевую реабсорбцию воды.
Говоря о распространенности, следует отметить, что гипотиреоз – преимущественно женская болезнь – им страдает от 7,5 до 21% женщин. Среди женщин вставших на учет в женских консультациях от 2 до 4 % имеют недиагностированный гипотиреоз. Среди лиц старше 60 лет субклинический гипотиреоз встречается почти у 6% больных.
Четыре этапа развития гипотиреоза
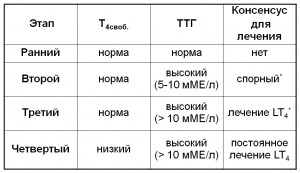 Источник: Chu J, et al. J Clin Endocrinol Metab. 2001;86:4591-4599.
Источник: Chu J, et al. J Clin Endocrinol Metab. 2001;86:4591-4599.
* Лечить, если пациент попадает в предопределенные категории.
Функциональные состояния
Гипотиреоз – клинический синдром обусловленный длительным, стойким недостатком гормонов ЩЖ.
Встречается у 19 из 1000 женщин, и у 1 из 1000 мужчин.
Гипотиреоз может быть врождённым или приобретённым.
Патология гипоталамуса (опухоль, кровоизлияние, некроз, хирургическая или лучевая гипофизэктомия).
Гипотиреоз по уровню поражения щитовидной железы:
– первичный (поражение самой ЩЖ -99% всех случаев гипотиреоза).
Первичный гипотиреоз могут вызвать:
- врождённые дефекты;
- тиреоидиты различной этиологии;
- оперативные вмешательства на ЩЖ ;
- облучение железы рентгеновскими лучами
- недостаток йода в эндемичной по зобу местности;
- плохо контролируемое лечение тиреостатическими средствами (мерказолил, тиамазол, литий);
- аутоиммунные заболевания ЩЖ (хронический аутоиммунный тиреоид).
– вторичный (поражение гипофиза или гипоталамуса). Причины: воспалительные, деструктивные или травматических поражениях гипофиза.
Гипертиреоз
1.Аутоиммунные заболевания тиреоидного профиля
- Базедова болезнь
- Тиреоидит Хасимото
2.Воспалительные заболевания
- подострый тиреоидит
- тиреоидит после облучения
3.Функциональные нарушения
- рассеянные
- унифокальные (автономная аденома)
- мультифокальные
4.Злокачественные опухоли. Неадекватная секреция ТТГ или активность, сходная с ТТГ
-опухоли гипофиза (аденома гипофиза, продуцирующая ТТГ)
5.Гормональная терапия
ГИПЕРТИРЕОЗ И ТИРЕОТОКСИКОЗ
Гипертиреоз – повышение функции ЩЖ, как патологическое , так и физиологическое, например беременность.
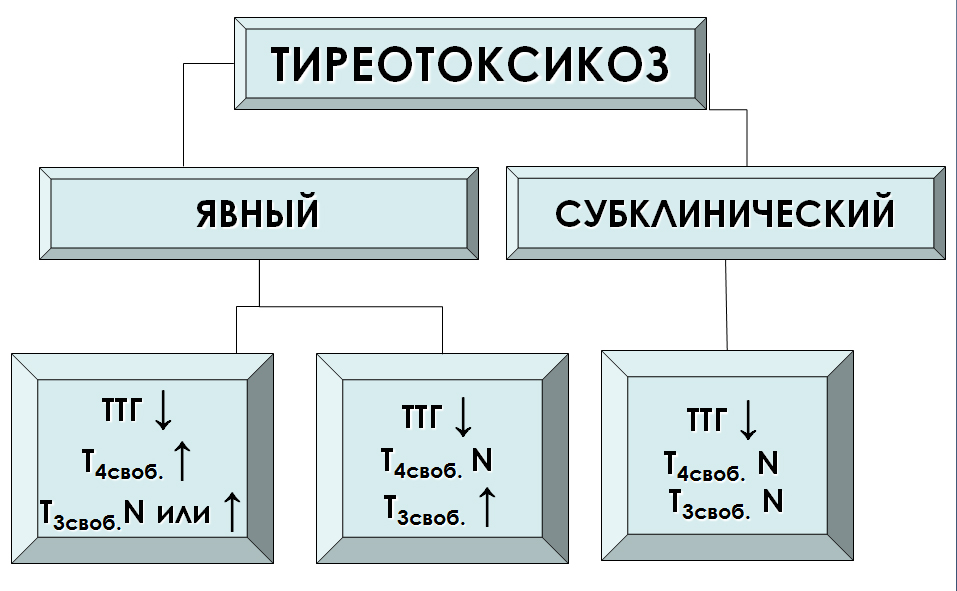
ТИРЕОТОКСИКОЗ — патологическое состояние, возникающее и развивающееся в результате избыточного поступления в кровь гормонов ЩЖ
Субклинический гипертиреоз (источник: Медицинская газета электронная версия № 100-101 — 17 декабря 2004 г.)
В последнее время возрастает интерес к скрытой патологии щитовидной железы (ЩЖ), то есть к ее субклиническим формам — субклиническому гипотиреозу и субклиническому гипертиреозу. Об этих формах стало известно благодаря внедрению чувствительных методик исследования тиреотропного гормона (ТТГ) и тиреоидных гормонов — трийодтиронина (Т3) и тироксина (Т4) в сыворотке крови.
В настоящее время субклинический гипотиреоз достаточно хорошо изучен и освещен в литературе. Субклинический гипертиреоз пока остается мало изученной проблемой. Это состояние повышенной функции ЩЖ без хорошо известных клинических симптомов и признаков заболевания. На практике термин «субклинический» означает минимально выраженную форму заболевания, которая определяется в первую очередь лабораторными показателями, а не клинической картиной. Субклинический гипертиреоз — состояние, при котором понижена концентрация ТТГ в сыворотке крови, в то время как уровни тиреоидных гормонов в сыворотке находятся в пределах нормы. Явные клинические симптомы гипертиреоза при этом отсутствуют. Распространённость субклинического гипертиреоза еще не изучена. Однако внедрение высокочувствительных методов определения ТТГ в сыворотке крови, в особенности методов третьего поколения, позволило чаще выявлять субклинический гипертиреоз.
Проведенные исследования в разных странах показали, что его частота особенно велика у пожилых женщин. Так, еще в 70-е годы в Северо-Восточной Англии низкий уровень ТТГ обнаружен у 10% женщин и ни у кого из мужчин. По данным, полученным в Японии, стране с высоким йодопотреблением, из 186 пациентов с уровнем ТТГ менее 0,1 миллиед/л при нормальных уровнях тиреоидных гормонов в сыворотке субклинический гипертиреоз оказался у 16 человек, то есть в 8,6% случаев, что подтверждено наличием тиреоидстимулирующих антител; у остальных прослеживалось неадекватное лечение либо тиреотоксикоза, либо гипотиреоза.
При субклиническом гипертиреозе у больных страдает эмоциональная сфера, уменьшена продолжительность сна. Проведенное в 1990-1993 гг. Роттердамское исследование, включающее наблюдение за 1843 пациентами в возрасте не моложе 55 лет, показало, что при аномально низкой концентрации ТТГ в крови, несмотря на нормальный уровень свободного Т4, повышен риск развития деменции (достоверно выше, чем в популяции). Особенно часто деменция развивалась у лиц с низким уровнем ТТГ и наличием АТ-ТПО.
Таким образом, впервые в проспективном исследовании показана возможность повышения у пожилых лиц риска развития слабоумия и болезни Альцгеймера вследствие субклинического гипертиреоза. Это еще один убедительный аргумент в пользу необходимости организации скрининга на субклинический гипертиреоз, особенно среди пожилых людей.
Низкий уровень ТТГ в крови является фактором риска фибрилляции предсердий и сердечной недостаточности. Хотя при субклиническом гипертиреозе только снижен уровень ТТГ в крови и не удается зарегистрировать повышение уровней Т3, Т4, тем не менее скрытый избыток тиреоидных гормонов существует. Сейчас хорошо изучено влияние Т3 на миокард, и этот вопрос необходимо обсудить детальнее. Т3 влияет на миозин, Са-активируемую АТФазу саркоплазматического ретикулума, ?- и ?-адренергические рецепторы, аденилатциклазу и протеинкиназу, вызывает повышение внутриклеточного содержания Nа и усиление вторичной активации Nа /Са2 -обмена, что дает острый инотропный эффект. Т3 оказывает прямое влияние на кальциевые каналы L-типа и усиливает вход кальция в кардиомиоциты. Т3 отвечает за стимуляцию образования цАМФ, экспрессию гликолитических ферментов, доступ глюкозы и инсулина к мембранным рецепторам, в том числе к мембранным рецепторам кардиомиоцитов.
Нарушения функции щитовидной железы могут стать причиной преждевременного или позднего полового созревания, нарушений менструального цикла, ановуляции, бесплодия, невынашивания беременности, патологии плода и новорожденного.
ТИРЕО-ВИТ
Тирео-Вит — эффективный регулятор нарушений функции щитовидной железы, который оказывает восстанавливающее действие на тиреоциты, относится к цитопротекторам (тиреопротектором и гепатопротектором).
Этот препарат эффективен при различных нарушениях щитовидной железы, так как в состав Тирео-Вита входит лекарственное растение лапчатка белая, используемая с XVIII века для лечения заболеваний щитовидной железы. Для воздействия на щитовидную железу используются корневища с корнями лапчатки белой, которая выращивается в экологически чистом районе Пензенской области — более 120 км до ближайшего промышленного центра.
Усилено действие лапчатки белой в Тирео-Вите эхинацеей пурпурной и ламинарией сахаристой. Эхинацея пурпурная известна своим действием на иммунную систему (при нарушении функции щитовидной железы в первую очередь страдает иммунитет), а ламинария сахаристая служит натуральным источником легкоусвояемого йода.
Показан детям, взрослым и особенно пожилым людям.
При нарушении функции щитовидной железы развиваются остеопатии: остеомаляция и остеопороз. Поэтому при выявлении остеомаляции или остеопороза изначально необходимо обратить внимание на щитовидную железу. Для профилактики дисфункции ЩЖ, особенно в йоддефицитных районах, необходимо принимать натуральные препараты, такие как Тирео-Вит.
В настоящее время установлено, что нарушения ЩЖ бывает не только из-за дефицита йода. Причина еще – соли тяжелых металлов и другие струмогены.
Костная ткань
Карбонаты костной ткани
Карбонаты костной ткани функционируют в роли буферной системы организма.
При острой сердечной, дыхательной или почечной недостаточности, шоке, коме и других состояниях (метаболическом ацидозе) кости обеспечивают до 30—40% буферной ёмкости за счет высвобождения СаСО2 в плазму крови.
В условиях хронической сердечной, печёночной, почечной, дыхательной недостаточности (ацидоз) кости могут обеспечивать до 50% буферной ёмкости биологических жидкостей организма.
Эндемический зоб
Эндемический зоб — заболевание, встречающееся в районах с недостаточностью йода в окружающей среде и характеризующееся увеличением щитовидной железы. Местность считается эндемической, если более 10 % населения имеет клинические признаки зоба. Чаще болеют женщины.
Клиническая картина при эндемическом зобе определяется формой, величиной зоба и функциональным состоянием щитовидной железы. Больных беспокоят: общая слабость, повышенная утомляемость, головные боли, неприятные ощущения в области сердца.
Тиреоидиты
Тиреоидиты составляют 10 % всех заболеваний щитовидной железы.
Острый тиреоидит встречается редко, вызывается кокковой флорой, развивается как осложнение после пневмоний, острого тонзилита, синусита или отита. Начинается с сильной боли в области шеи, иррадиирующей в уши, поднимается температура до 40ºС. Функция железы не нарушена.
В периферической крови нейтрофильный лейкоцитоз, повышено СОЭ. Диагностируется анамнестически, сканированием железы, биопсией.
Подострый тиреоидит (вирусный, гигантоклеточный, псевдотуберкулезный). Женщины болеют чаще, диагностика по клинике, эхографии и цитодиагностикиа.
Хронический тиреоидит сопровождается гипо- и гипертиреозом, увеличением или атрофией железы.
Формы тиреоидитов:
— аутоиммунный тиреоидит Хашимото (лимфоцитарный),
— болезнь Грейвса (базедова болезнь, аутоиммунный тиреотоксикоз),
— лимфоцитарный тиреоидит детей и подростков,
— идиопатическая микседема,
— послеродовой тиреоидит,
— хронический фиброзный вариант.
Тиреоидит Риделя — редкая форма, этиология неизвестна. Замещение паренхимы фиброзной тканью с инфильтрацией лимфоцитами и плазматическим клетками, реже нейтрофилами и эозинофилами. При пальпации железа неподвижная, плотная, деревянистая. Дифференциальную диагностику проводить с другими формами тиреоидита, фибросаркомой и веретиноклеточным недифференцированным раком.
ОБЛУЧЕНИЕ И ЕГО ПОСЛЕДСТВИЯ
Под наблюдением находились дети 1983-1986 гг. рождения, получившие разные дозы радиоактивного йода-131 в результате аварии на Чернобыльской АЭС, и продолжающие проживать на загрязненной территории.
В первые 3 года (1986-1988) наблюдения за облученными детьми отметили снижение массы тела в 2 раза при сохранении функции ЩЖ. У детей с гиперплазией ЩЖ 1 степени отметили увеличение массы тела в 2,3 раза, II степени в 3,2 раза, III степени в 8 раз.
В последующие 3 года (1990-1993) увеличиваться число детей с нарушенной функцией ЩЖ: число детей с гиперплазией I степени уменьшилось, с гиперплазией II степени оставалось практически неизменным, однако число детей с гиперплазией III степени существенно возросло.
Синдром эутиреоидной патологии (СЭП)
СЭП является адаптационной реакцией организма у лиц при тяжелых соматических заболеваниях без сопутствующей патологии щитовидной железы.
В основе развития СЭП лежит нарушение дейодирования тироксина в печени, увеличение или уменьшение связывания гормонов щитовидной железы с белками плазмы, нарушение секреции ТТГ.
Заболевания, сопровождающиеся СЭП:
- ИБС
- Заболевания печени
- Хроническая почечная недостаточность (терминальная стадия)
- Травмы
- Психические стрессы
- Сепсис и др.
ВИДЫ СЭП
СЭП-1 (с нормальным уровнем Т4 или «синдром низкого уровня Т3«)
Степень снижения содержания Т3 зависит от тяжести основного заболевания. Нарушение продукции Т3 обусловлено не только торможением активности печеночной 5′-дейодиназы, катализирующей образование Т3 из Т4, но и уменьшением поступления Т4 в клетки.
СЭП-2 (с низким уровнем Т4)
Снижение уровней Т4 и сТ4 связано с тяжестью заболевания. Нарушены процессы связывания гормонов щитовидной железы с белками плазмы.
Уровень ТТГ может быть нормальным, но чаще оказывается сниженным.
При дифференциальной диагностике СЭП-2 и вторичного гипотиреоза по уровню реверсивного Т3, который нарастает при СЭП благодаря замедлению его метаболизма.
СЭП-3 (с высоким уровнем Т4)
СЭП-3 наблюдается при острых психозах и заболеваниях печени.
Выявляют повышенные уровни общего и свободного Т4. Уровень ТТГ остается в норме.
Дифференцировать СЭП-3 следует с тиреотоксикозом.
Уремический гипотиреоз
Больные с ХПН (хронической почечной недостаточностью) нередко имеют симптомокомплекс, характерный для гипо- или гипертиреоза, что свидетельствует о наличии СЭП. В основе СЭП при ХПН лежат лекарственные препараты и их метаболиты, потеря белка.
Заболевания печени
При хроническом гепатите, циррозе печени выявлены все 3 варианта СЭП с проявлениями как гипер-, так и гипотиреоза.
В основе гипоальбуминемия и повышенный уровень билирубина ингибирует поступление Т4 в клетки и нарушает образование Т3.
Синдром низкого Т3 и Т4
Согласно теории адаптационного ответа, «синдром низкого Т3 и Т4« служит своеобразной защитой организма от расхода большого количества энергии и катаболических реакций за счет снижения метаболической активности.
Феномен «отдачи»
Феномене «отдачи» выражается в увеличении концентрации ТТГ, иногда до уровня явного гипотиреоза. Это состояние длится несколько дней и является одним из признаков выздоровления.
Применение препаратов тиреоидных гормонов при тяжелой соматической патологии приводит к супрессии ТТГ, что приводит к нарушению естественного процесса выздоровления.
Диагностика заболеваний щитовидной железы
- Тест 1-го уровня, позволяющий дифференцировать состояние ЭУТИРЕОЗА от ГИПО- и ГИПЕРТИРЕОЗА, является определение уровня ТТГ в крови.
- Тестом 2-го уровня, подтверждающим наличие гипо- или гипертиреоза, является определение сТ4.
- Тестом 3-го уровня, необходимым для диагностики тиреотоксикоза, является определение уровня Т3 (или сТ3).
Приоритет тестирования
Определение ТТГ в сыворотке – наиболее надёжный тест для диагностики всех форм первичного гипо- и гипертиреоза.
сТ4 и сТ3 дают дополнительную диагностическую информацию, в том числе при поражениях гипофиза или гипоталамуса (ТТГ за пределами нормы, при низком ТТГ и сТ4 в норме).
МАРКЕРЫ АУТОИММУННЫХ ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
В крови у больных с аутоиммунными заболеваниями ЩЖ обнаружены антитела к белку тиреоглобулину, антитела к микросомальному антигену и антитела к рецептору ТТГ.
Микросомальные антитела – это антитела к ферменту тиреопероксидазе (антиТПО).
При ДТЗ определяют антитела к рецептору ТТГ.
При АИТ повышается уровень антител к тиреоглобулину (анти ТГ) и антитела к тиреопероксидазе (антиТПО). Обнаружение диагностического титра обоих антител в крови четко свидетельствует о наличии, либо о высоком риске развития аутоиммунной патологии ЩЖ.
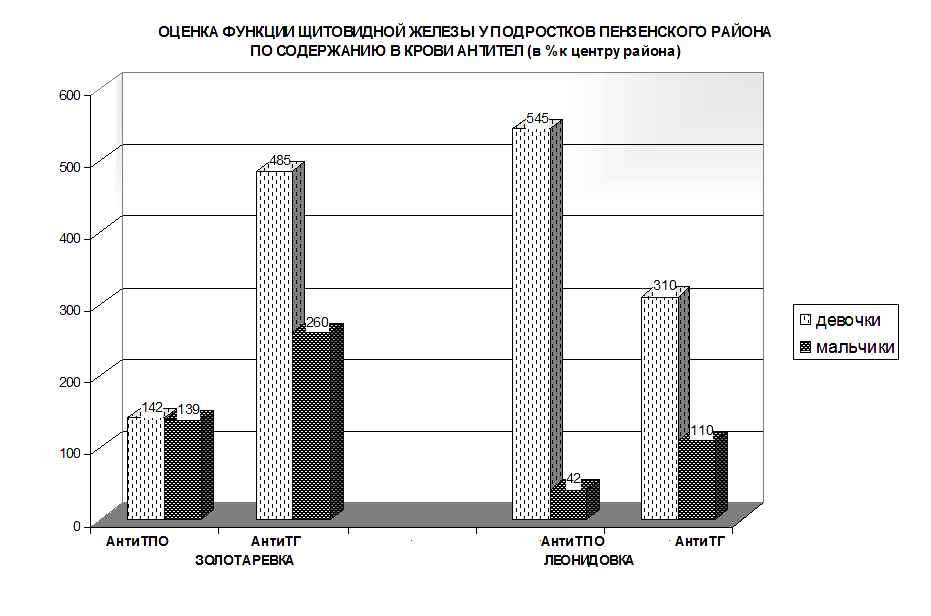
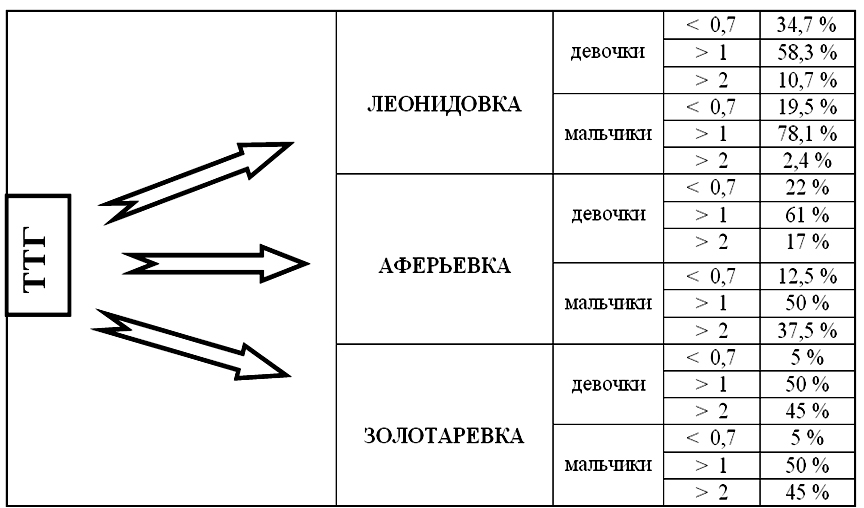
Оценка функции щитовидной железы у подростков пензенского района по содержанию в крови антител (в % к центру района)
МАРКЕРЫ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Тиреоглобулин — белок увеличивается в крови при опухолевом поражении щитовидной железы, ДТЗ, при эутиреоидном увеличении ЩЖ .
Дифференцировать доброкачественный и злокачественный процесс только по уровню тиреоглобулина невозможно.
Определение уровня тиреоглобулина в крови показано после радикального лечения по поводу рака ЩЖ, при рецидивировании заболевания, метастазировании опухоли.
КАЛЬЦИТОНИН ПЛАЗМЫ
Кальцитонин является антагонистом паратгормона и снижает уровень кальция в сыворотке крови.
Гиперсекреция кальцитонина при медуллярном раке щитовидной железы.
Цель: диагностика медуллярного рака щитовидной железы и эктопических кальцитонин-продуцирующих опухолей (редко).
Отклонение от нормы кальциотонина помогает определить заболевания:
- Повышенный уровень кальцитонина в сыворотке крови при отсутствии гипокальциемии обычно свидетельствует в пользу медуллярного рака щитовидной железы.
- Повышенный уровень кальцитонина определяется при овсяноклеточном раке легкого или раке молочной железы
Паратгормон. Референтные значения.
Норма: 1,1 до 5,3 пмоль/л
Результат анализа лучше интерпретировать, определив также уровень кальция в сыворотке.
Отклонение от нормы:
- Повышенный уровень паратгормона и кальция в сыворотке крови указывает на первичный или вторичный гиперпаратиреоз.
- Пониженный уровень паратгормона указывает на гипопаратиреоз, но может наблюдаться и при некоторых злокачественных опухолях